第16篇HD文章--具有肿瘤血栓的肾细胞癌亚群中的细胞外基质重塑能力暴露了治疗脆弱性
原创第16篇HD文章--具有肿瘤血栓的肾细胞癌亚群中的细胞外基质重塑能力暴露了治疗脆弱性
原创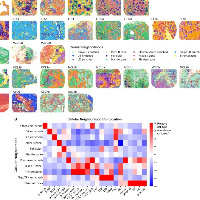
追风少年i
发布于 2026-03-04 10:14:27
发布于 2026-03-04 10:14:27
作者,Evil Genius
现在HD文章已经开始不断涌现了,我们都来看看,总结总结。
还是那句话,想要认真搞科研,发文章,就两个阶段,第一个阶段就是学生阶段,认真学习,硕士博士期间努力学习技能,背靠课题组,出一篇甚至几篇好的文章;第二个阶段就是编制内阶段,不用为生活发愁,以兴趣为出发点,做点真东西出来。
像我一样工作了以后想发文章,难度不亚于彩票中5000万。
今天分享的文献如下,单位是北京解放军人民总医院,现在发个文章,多组学成必须了。

知识积累
具有肿瘤血栓的肾细胞癌(RCC-TT)的术前降期使得血栓切除术可行。然而,治疗抵抗现象普遍存在,部分原因可能归因于肿瘤微环境(TME)的促肿瘤作用。
肾细胞癌(RCC)是全球最常见的十种癌症之一,约有15%的RCC患者表现出一种独特的临床特征:肿瘤细胞倾向于侵入肾静脉或下腔静脉,形成肿瘤血栓(TT)。
有研究者提出通过靶向治疗和免疫治疗进行术前TT降期。据报道,这些新辅助全身疗法成功减轻了部分RCC-TT患者的TT负荷,但在其他患者中却无效。
结果1、共识聚类识别出两种临床不同的RCC-TT分子亚型
北京大学第三医院(PUTH)队列(包含40对PT-TT样本的元数据集)。
基于这40个TT的RNA测序(RNA-seq)数据的共识聚类分析表明存在两个具有不同基因表达谱(GEP)的亚类,此后分别称为I型(TT1,n=21)和II型肿瘤血栓(TT2,n=19)。

结果2、RCC-TT分子亚型展现出不同的ECM重塑能力
基因集富集分析(GSEA)显示,TT2与脂肪酸和氨基酸代谢等代谢特征相关,而TT1则显著富集于多种细胞外基质(ECM)相关过程,包括胶原合成、胶原纤维组织和局灶粘连。
TT1还富集了涉及血小板活化和聚集的生物学过程,这与在TT1患者中观察到的升高的血小板计数一致。因此检查了巨核细胞(MK)活性。确实,TT1表现出最高的MK表达特征,这可能与前血小板形成有关,表明MK、血小板和肿瘤微环境(TME)之间存在可能的相互作用。此外,TT1中增加的血小板活性可能由血小板粘附到暴露的胶原上而促进,这可能是结缔组织增生激活的结果。
除了结缔组织增生激活,TT1还具有高度增殖性和恶性,上调了与有丝分裂纺锤体、E2F靶点和上皮-间充质转化(EMT)相关的基因。
对PUTH和西方RCC-TT队列的全外显子组测序(WES)显示,与TT2相比,TT1表现出稳定性较差的基因组,富集了全基因组倍增(WGD)事件。这些肿瘤还展现出与匹配PT相似度较低的拷贝数变异(CNA)图谱,考虑到它们的高增殖特征和Mayo分级,这可能预示着快速的克隆扩增。此外,TT1中更频繁的CNA包括9p缺失(转移性RCC的标志)以及随后CDKN2A(位于9p21)的拷贝数丢失。然而,TT亚型之间的体细胞突变差异有限。在TT1和TT2中,最常发生改变的基因是著名的VHL。除VHL外,我们在PUTH数据集的TT1组中观察到PTEN和SETD2突变更普遍。

结果3、肿瘤细胞是TT1表型的主要驱动因素
单细胞RNA测序(scRNA-seq)数据集,包含TT1和TT2 RCC-TT样本、匹配的PT以及癌旁正常组织(ANT)。
细胞组成差异:
TT1特征:与TT2相比,TT1组显著富集成纤维细胞,但内皮细胞比例较低。这符合TT1肿瘤的结缔组织增生性质。
TT2特征:TT2组则与VEGF-沙漠型免疫特征的主导地位一致。
其他细胞类型:反卷积分析预测TT1组中中性粒细胞、巨噬细胞和CD8+ T细胞等非上皮细胞可能扩增,这与WES数据推断的较低肿瘤纯度及TT1患者血液中中性粒细胞计数升高相符。
关键基因的细胞来源归属:
通过整合bulk RNA-seq和单细胞数据,筛选出69个可归因于特定细胞类型的亚型差异表达基因(ctDEGs)。
成纤维细胞驱动:TT1中胶原基因的上调主要由成纤维细胞驱动。
肿瘤细胞驱动:基因 TRIB3、LBP、LOX 和 FGA 在TT1中的高表达完全归因于肿瘤细胞,且这些基因的高表达与TCGA队列中较差的无进展生存期(PFS)显著相关。
预后相关基因:在TT1肿瘤细胞中下调的基因(如 NAT8、SLC17A3)则与RCC患者良好的预后相关。
构建TT1特征评分:鉴于大多数ctDEGs源自肿瘤细胞,研究者专门利用源自肿瘤细胞的ctDEGs构建了一个TT1特征评分。该评分在多个独立队列中均能有效区分TT1与TT2,TT1组的评分显著更高。

结果4、上皮细胞LOX表达赋予TT1 ECM重塑能力
肿瘤细胞异质性与TT1/2分化轨迹
细胞异质性:正常细胞表达程序均一,但肿瘤细胞在转录组和CNA模式上存在显著的瘤间异质性。
分化轨迹:通过伪时间轨迹分析,近端小管细胞处于根部,而TT1和TT2肿瘤细胞分别走向两个不同的命运分支,对应不同的表达程序。
LOX在TT1中的特异性表达与来源
动态激活:TT1肿瘤细胞在分化轨迹中动态激活了LOX基因(编码赖氨酰氧化酶),该酶对胶原交联和ECM成熟至关重要。
临床相关性:LOX上调与患者较差的生存率显著相关。
细胞来源澄清:多重免疫组化(mIHC)和单细胞数据一致证实,在RCC中LOX的主要来源是肿瘤细胞,而非传统认知中的成纤维细胞。
LOX过表达的上游调控机制
主调控因子筛选:通过转录活性分析,筛选出与LOX共表达最显著的主调控因子CEBPB。
功能验证:
- 敲低实验:在786-O和ACHN细胞中敲低CEBPB,导致LOX表达降低。
- 结合验证:ChIP-qPCR实验证实CEBPB可直接结合到LOX启动子的预测位点上。在LOX本底表达较高的ACHN细胞中,这种结合作用更强,解释了其高表达的原因。

LOX阳性肿瘤细胞的表型特征
LOX- vs LOX+:
- LOX-细胞:表达近端小管特征基因(如NAT8),与低度恶性肿瘤相关。
- LOX+细胞:上调EMT、纤维蛋白原基因(FGA/FGB)和蛋白交联酶(PLOD2/TGM2),重现了TT1的ECM形成等转录程序。
LOX驱动ECM重塑的功能验证
体外ECM系统:利用人包皮成纤维细胞(HFF)产生的ECM系统培养RCC细胞。
LOX功能:表达LOX的RCC细胞诱导了胶原交联和纤连蛋白组装。
干预效果:敲低LOX或使用抑制剂BAPN可显著削弱这种ECM重塑能力;而过表达LOX则增强基质组装。
结论:TT1 RCC-TT的ECM重塑能力直接由升高的上皮细胞LOX表达驱动。

结果5、抑制LOX对肾细胞癌(RCC)细胞恶性行为的影响
抑制LOX对RCC细胞恶性表型的影响(体外实验)
抑制增殖:使用LOX家族抑制剂BAPN处理RCC细胞,可剂量依赖性地有效抑制细胞增殖。
抑制迁移:体外划痕实验表明,抑制LOX(使用BAPN或敲低LOX)显著削弱了RCC细胞的伤口愈合能力(迁移能力)。
抑制侵袭:Transwell实验显示,抑制LOX显著减弱了RCC细胞(769-P、786-O、OS-RC-2)穿过基质胶的侵袭能力。
抑制降解:明胶降解实验表明,抑制LOX有效降低了OS-RC-2细胞对细胞外基质明胶的降解能力。
过表达LOX的促癌作用
功能获得验证:在LOX本底表达较低的769-P细胞中过表达LOX,则增强了细胞的增殖和迁移能力,从反面印证了LOX的促癌作用。
体内验证
动物模型:利用原位植入Renca细胞(表达LOX)的小鼠模型进行验证。
抑制肿瘤生长:给予BAPN处理显著抑制了小鼠体内RCC肿瘤的生长。

结果6、肌成纤维细胞和促纤维化巨噬细胞如何通过相互作用增强ECM重塑
THBS2+ 成纤维细胞的鉴定与特征
细胞亚群识别:通过无监督聚类,在成纤维细胞中识别出一个特异性高表达THBS2和免疫抑制标志物FAP的亚群。
TT1富集与预后:THBS2+成纤维细胞在TT1 RCC-TT及TT1样PT中显著富集,其丰度与不良临床结局相关。
细胞起源与表型:细胞轨迹分析显示,THBS2+亚群可能起源于周细胞,位于分化终末段,表现出产生ECM的肌成纤维细胞(ECM-myCAF)和疾病相关表型。
GPNMB+ 巨噬细胞的鉴定与特征
细胞亚群识别:在髓系细胞中,发现一个GPNMB+的M2样巨噬细胞群在TT1组中扩增。
促纤维化作用:该亚群共表达SPP1、GPNMB和FABP5,重现了“疤痕相关巨噬细胞”(SAM)的促纤维化作用。
预后关联:该TAM亚群的富集同样与患者生存率降低相关。
细胞间互作网络与正反馈环路
强化的互作关系:基于scRNA-seq的细胞通讯分析显示,与TT2相比,TT1中LOX+肿瘤细胞、THBS2+ CAFs和GPNMB+ TAMs之间存在更强的推断相互作用,且这些互作富集于ECM相关基因。
信号调控方向:
CAFs/TAMs对肿瘤细胞的影响:THBS2+ CAFs和GPNMB+ TAMs高表达TGFB1、TGFB3、OSM等配体,可能通过LOX+肿瘤细胞表达的受体(TGFBR1、IL6ST)触发LOX和CEBPB的表达,从而增强肿瘤细胞的ECM重塑能力。
肿瘤细胞对CAFs/TAMs的影响:LOX+肿瘤细胞表达的配体可能调控THBS2+ CAFs中胶原/纤连蛋白基因的表达,以及GPNMB+ TAMs的M2相关特征(如SPP1、CTSD)。

结论:这三类细胞之间可能形成一个正反馈前馈环路,共同增强TT1 RCC-TT中的ECM重塑并维持免疫抑制状态。

结果7、LOX+肿瘤细胞、THBS2+ CAFs和GPNMB+ TAMs在TT1肿瘤组织中的空间共定位关系
样本:利用10x Visium平台对3个预处理ccRCC-TT组织切片(ST1-3,均具有高TT1特征评分)进行测序。
互作预测:通过stLearn方法识别NicheNet分析预测的细胞间配体-受体相互作用(如TGFB1-TGFBR1)的显著空间 spots。

细胞定位:使用Redeconv方法将单细胞类型映射到空间 spots上,并通过CopyKAT推断CNA模式来划分肿瘤区域。
细胞共定位的空间位置
组织分区:将组织切片划分为肿瘤巢和巢周区域。
主要发现:三种细胞的共定位现象频繁发生在肿瘤巢的前沿(nest fronts)。
共定位的量化分析
量化指标:为每个 spot 计算了三种细胞类型的共定位指数(加权均匀度)。
区域细分:沿肿瘤巢由内向外将组织分为内部(inner)、前沿(front)和远端(distal)亚区。
量化结果:
共定位指数在肿瘤巢前沿亚区可能增强,尤其在TT1评分最高的ST1样本中最为明显。
Bulk RNA-seq反卷积分析验证了这一发现:TT1/TT1-PT样本的共定位指数显著高于TT2对应样本。

总结一下
LOX+肿瘤细胞、THBS2+ CAFs和GPNMB+ TAMs优先共定位于肿瘤巢前沿。
这种空间上的共定位可能是它们之间相互作用、促进TT1特异性结缔组织增生(desmoplastic activation)的先决条件。


结果8、GPNMB+ TAMs、THBS2+ CAFs和LOX+肿瘤细胞的空间共定位如何导致CD8+ T细胞排斥,以及靶向LOX如何破坏这种屏障并克服治疗诱导的表型可塑性
空间共定位与CD8+ T细胞排斥
免疫排斥现象:TT1组中,促纤维化细胞(LOX+肿瘤细胞、THBS2+ CAFs、GPNMB+ TAMs)在肿瘤巢周围共定位,形成物理屏障,将CD8+ T细胞排斥在肿瘤巢外(局限于巢周区域)。
多技术验证:通过空间转录组(ST)、Visium HD和多重免疫组化(mIHC)在多个队列中验证了这一现象。共定位指数高的肿瘤,其CD8+ T细胞更多被排斥在肿瘤边缘。

临床相关性:在CheckMate 025等免疫治疗队列中,基线共定位指数高的患者,接受免疫检查点抑制剂(ICIs)治疗后生存期更差。
靶向LOX联合免疫治疗的协同效应
治疗假设:鉴于三种细胞的相互依赖性,抑制LOX可能破坏肿瘤免疫屏障(TIB),促进CD8+ T细胞浸润,增敏免疫治疗。

体内模型验证:
原位肿瘤模型:抗PD-1联合LOX抑制剂BAPN治疗显著抑制肿瘤生长,效果优于任一单药治疗。
肺转移模型:联合治疗显著减轻了肺转移负荷。
机制解析:
T细胞活化:联合治疗显著提升了CD8+ T细胞的活化标志物和效应分子表达。
屏障破坏:mIHC证实,联合治疗显著促进了CD8+ T细胞向肿瘤巢内的浸润,并将TIB强度降至基线水平。
治疗诱导的表型可塑性及LOX抑制的逆转作用
不良现象发现:在对照组或抗PD-1单药治疗组中,意外观察到TIB增强和EMT上调,提示治疗本身可能诱导了不利的表型变化。
临床数据分析:
TKI治疗:接受TKI治疗的患者,其肿瘤共定位指数升高,EMT和ECM信号上调,且部分肿瘤发生TT2向TT1的转化。
新辅助治疗:接受TKI或TKI联合抗PD-1治疗后的RCC-TT样本,几乎全部转变为TT1亚型,共定位指数显著增加。
LOX抑制的逆转作用:
在动物模型中,联合使用BAPN可显著下调由抗PD-1治疗触发的EMT和ECM相关信号。
结论:靶向LOX不仅能增敏免疫治疗,还能克服治疗诱导的促纤维化表型可塑性。

最后来看看方法
基因组

visium部分




visium HD部分

生活很好,有你更好。
原创声明:本文系作者授权腾讯云开发者社区发表,未经许可,不得转载。
如有侵权,请联系 cloudcommunity@tencent.com 删除。
原创声明:本文系作者授权腾讯云开发者社区发表,未经许可,不得转载。
如有侵权,请联系 cloudcommunity@tencent.com 删除。
评论
登录后参与评论
推荐阅读
目录

